Mamy szczyt lata, a w parze z latem idzie większa liczba urazów, w tym oparzeń. Jaka wiedza z zakresu leczenia oparzeń jest niezbędna w praktyce farmaceuty? Warto to sprawdzić, bo niektóre utrwalone wśród aptekarzy przekonania okazują się mitami…
Oparzenie, jakie jest, każdy widzi… Ale czy każdy jest w stanie jednoznacznie odpowiedzieć na pytanie, na czym adekwatnie polega oparzenie? Warto przypomnieć, iż oparzenie powstaje, gdy w krótkim czasie duża ilość energii cieplnej zostanie dostarczona do tkanek skóry. Energia ta nie może być przez skórę absorbowana i rozprowadzona, stąd pojawienie się na skórze odczynu – od łagodnego w postaci zarumienienia i pieczenia, po kolejne etapy, włącznie z podbiegnięciem płynu surowiczego, nazywanym potocznie bąblem. O czym jeszcze – w kontekście oparzeń – należy pamiętać?
Problem wielkiej skali?
Mimo, iż o skali występowania oparzeń można mówić tylko szacunkowo, to liczby te robią duże wrażenie. Najbardziej precyzyjne dane – dane amerykańskie – odnotowują ok. 300-500 tysięcy wszystkich przypadków oparzeń rocznie (u dzieci i dorosłych). W Polsce szacuje się, iż rok do roku oparzeniom ulega ok. 30 tysięcy osób.
Warto również wiedzieć, iż aż 90 proc. oparzeń, z którymi mają do czynienia służby ratunkowe, to oparzenia powstałe w domach, czyli – zdawać by się mogło – najbezpieczniejszych warunkach. Szczególne narażenie dotyczy małych dzieci. Niestety, do oparzeń u dzieci często przyczyniają się dorośli. Mówił o tym Jordan Posmyk – ratownik medyczny i prezes zarządu Fundacji „Po oparzeniu” – w 57. odcinku „Kwadransa z farmacją”.
– Mówiąc o tym, iż oparzyło SIĘ dziecko, tak naprawdę jest to pewnego rodzaju nadużycie – dlatego, iż dziecko samo SIĘ nigdy nie parzy. To nieuwaga i nieroztropność dorosłych prowadzi do tego, iż dziecko znalazło się w bezpośredniej bliskości przedmiotu […]. Zawsze trzeba pamiętać o tym, iż to my, jako dorośli, zaniedbaliśmy nasze obowiązki, stwarzając zagrożenie wokół dziecka – podkreślił zaproszony gość.
Edukacja z zakresu prewencji oparzeń wydaje się kluczowym czynnikiem mogącym wpłynąć na zmniejszenie częstości występowania oparzeń u dzieci. Kampania „STOP oparzeniom u dzieci”, której organizatorem jest Fundacja „Po oparzeniu”, to odpowiedź właśnie na tę potrzebę. Rozpoczęła się ona w ubiegłym roku, a w najbliższym czasie nadejdzie jej kolejna odsłona. Inicjatywa ta zwraca szczególną uwagę na problem oparzeń u dzieci od okresu neonatalnego do ok. 8. roku życia. W tym roku, podobnie jak w poprzednim, zorganizowana zostanie tematyczna konferencja, dla której przewiduje się duże zainteresowanie mediów.
Zasada 3 x 15
W odniesieniu do oparzeń – jak i każdego innego schorzenia – najważniejszą kwestią pozostaje profilaktyka. Jednak gdy już dojdzie do uszkodzenia tkanek skóry, wsparcia w jej leczeniu szuka się w aptekach. Jak wygląda adekwatne postępowanie z oparzeniem?
Pierwsze 48 godzin od pojawienia się oparzenia to tzw. okres ratunkowy. Pierwsza pomoc zależy przede wszystkim od rozległości i głębokości oparzenia. jeżeli masz do czynienia z oparzeniem obejmującym co najmniej 30 proc. powierzchni ciała i kwalifikujemy je jako oparzenie II lub III stopnia, wtedy jedynym słusznym rozwiązaniem jest przetransportowanie pacjenta do specjalistycznego ośrodka leczenia oparzeń. Niemniej 90 proc. przypadków oparzeń można zaliczyć do nierozległych oparzeń I i II stopnia, które skutecznie leczy się w domu. Więc jak to zrobić – krok po kroku?
W oparzeniach wywołanych czynnikiem chemicznym zacząć należy od mechanicznego usunięcia części widocznych gołym okiem. Niezależnie od typu oparzenia najistotniejszym etapem jest schładzanie poparzonej skóry. Według Europejskiej Rady Resuscytacji, wielu towarzystw naukowych i ekspertów Fundacji „Po oparzeniu” warto to robić zgodnie z zasadą „3 x 15” – przez minimum 15 minut bieżącą wodą o temperaturze ok. 15 stopni Celsjusza z odległości 15 cm. Następnym krokiem jest zastosowanie hydrożelu. Hydrożele można też wykorzystać w sytuacjach, kiedy nie ma się dostępu do bieżącej wody.
Hydrożele to złoty standard
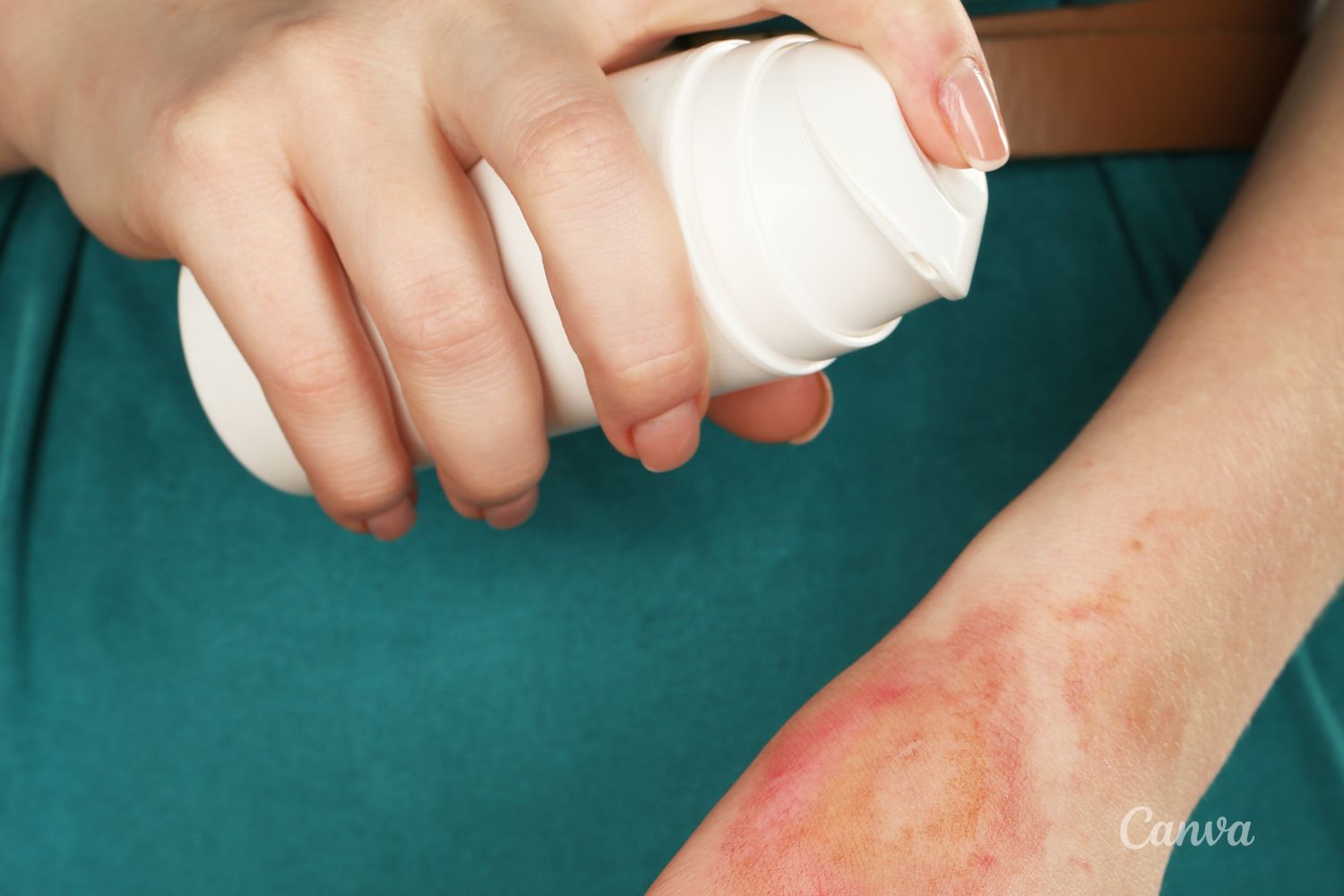 źródło: canva.com
źródło: canva.comSpecjaliści mówią jednym głosem – to hydrożele są najlepszym wyborem w leczeniu oparzeń. Jednak najbardziej sprawdzają się te, które zostały zaprojektowane z myślą o oparzeniach. To profesjonalne produkty, które przejmują funkcję, jaką pełni na początku bieżąca woda – czyli absorbują nadmiar energii cieplnej z tkanek. Właśnie takie postępowanie – a nie schładzanie tkanek poprzez dostarczenie zewnętrznego czynnika chłodzącego – pozwala na efektywną terapię oparzeń.
– Ciągle spotykamy się z sytuacjami, w których zabezpieczenie oparzenia polega na dostarczeniu czynnika chłodzącego – czy to będzie kompres chłodzący na stłuczone stawy, tzw. cold pack, czy okładanie oparzenia lodem bądź też stosowanie różnego rodzaju pianek pod ciśnieniem […]. Te wszystkie metody prowadzą tylko do jednego – wrażenia chłodzenia, a tak naprawdę do wtórnych uszkodzeń tkanek – powiedział w „Kwadransie” Jordan Posmyk.
Na światowym rynku obecne są trzy typy hydrożeli, które mogą być zastosowane u każdego pacjenta. Można je zastosować niezależnie od wieku i rodzaju oparzenia. Ponadto do ich zalet zalicza się szybkie i skuteczne uśmierzanie bólu, ochronę przed drobnoustrojami oraz minimalizowanie ryzyka powstania zbliznowaceń pooparzeniowych.
Trzeba obalić te mity…
Wśród niektórych pracowników aptek panuje przekonanie, iż maść z sulfatiazolem srebrowym jest najlepszą opcją, którą farmaceuta może zarekomendować pacjentowi z oparzeniem. Gość „Kwadransa” nie zgadza się z tym poglądem.
– Wszyscy specjaliści, z którymi mamy kontakt, absolutnie przestrzegają przed stosowaniem tego preparatu – na pewno nie w oparzeniach […]. To jest szalenie niebezpieczne i ciągle pokutuje… – stwierdził prezes zarządu Fundacji „Po oparzeniu”.
Z jakimi innymi mitami farmaceuta może mieć styczność? Smarowanie oparzonej skóry tłuszczem, jogurtem naturalnym, a nawet… pianką z pantenolem – te metody w świetle najnowszych badań nie są zalecane. Z kolei sposób na poradzenie sobie ze schłodzeniem skóry po poparzeniu parzydełkami meduzy – poprzez oddanie strumienia moczu – nie gwarantuje szczególnych efektów, ponieważ mocznik zawarty w moczu nie ma działania kojącego.



 2 lat temu
2 lat temu





![Łatwogang przejechał przez nasz powiat. Trwa gigantyczna zbiórka dla chorego Maksia [FOTO]](https://static.ddbelchatow.pl/belchatow/articles/image/c1ee69cf-8568-4a46-9db0-42fd7e2eb420)






