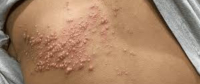
Świadomość ryzyka związanego z zachorowaniem na półpasiec pozostaje wciąż niewielka – zwracają uwagę eksperci w związku z trwającym Tygodniem Wiedzy o Półpaścu (23 lutego – 3 marca).
Choroba wywoływana jest przez wirus ospy wietrznej i półpaśca (VZV), ten sam, który po przebyciu ospy wietrznej może pozostawać w organizmie w uśpieniu i reaktywować się po latach.
Półpasiec nie ogranicza się jedynie do zmian skórnych. Może prowadzić do przewlekłego bólu neuropatycznego, uszkodzeń wzroku i słuchu, a w ciężkich przypadkach – choćby do udaru mózgu. Szczególnie narażone są osoby po 50. roku życia oraz pacjenci z chorobami przewlekłymi i obniżoną odpornością. Dlatego specjaliści rekomendują szczepienia właśnie tym grupom.
Jak podkreślają lekarze, ryzyko zachorowania dotyczy każdego, kto w przeszłości przeszedł ospę wietrzną. Wirus po ustąpieniu objawów nie znika z organizmu, ale „chowa się” w układzie nerwowym. Do reaktywacji może dojść po latach, zwłaszcza w sytuacjach osłabienia odporności – w przebiegu chorób nowotworowych, autoimmunologicznych lub wraz z naturalnym procesem starzenia.
– Wirus może uaktywnić się wiele lat po ospie. Przebieg półpaśca bywa łagodny, ale może też być bardzo ciężki, szczególnie gdy zmiany dotyczą głowy i twarzy. Półpasiec oczny grozi uszkodzeniem rogówki i utratą wzroku, a półpasiec uszny może prowadzić do porażenia nerwu twarzowego – wyjaśnia prof. dr hab. n. med. Joanna Zajkowska z Kliniki Chorób Zakaźnych i Neuroinfekcji w Uniwersytecie Medycznym w Białymstoku.
Według danych Narodowego Instytutu Zdrowia Publicznego – Państwowego Zakładu Higieny, co roku w Polsce diagnozuje się około 118–142 tys. przypadków półpaśca. Ryzyko zachorowania wzrasta wraz z wiekiem – szacuje się je na 20–30 proc. u osób po 50. roku życia i choćby 50 proc. u 85-latków.
Powikłania półpaśca mogą obejmować nadkażenia bakteryjne zmian skórnych oraz przewlekły ból neuropatyczny, który bywa przeszywający i trudny do leczenia. U części pacjentów utrzymuje się przez wiele miesięcy po ustąpieniu wysypki.
Leczenie zależy od ciężkości przebiegu. W większości przypadków stosuje się terapię ambulatoryjną z lekami przeciwwirusowymi i przeciwbólowymi. Hospitalizacja jest konieczna przy ciężkich postaciach choroby, zwłaszcza gdy zmiany dotyczą głowy.
Eksperci przypominają, iż przebycie półpaśca nie daje trwałej odporności. Choroba może nawracać, dlatego po ustąpieniu objawów zalecane jest szczepienie. W Polsce szczepionka jest bezpłatna dla osób po 65. roku życia z wybranymi chorobami współistniejącymi, a w 50 proc. refundowana dla dorosłych z określonymi schorzeniami.
Rekomendacje środowisk medycznych są jednak szersze – szczepienie zalecane jest wszystkim osobom po 50. roku życia, gdyż odporność organizmu naturalnie słabnie. Dostępne dane z obserwacji wskazują, iż szczepionka znacząco zmniejsza ryzyko zachorowania, a jeżeli do infekcji dojdzie – łagodzi jej przebieg i ogranicza ryzyko powikłań choćby o 80–90 proc.
Szczepienia przeciw półpaścowi wpisują się w strategię profilaktyki zakażeń przez całe życie (Life Course Immunization). Obejmuje ona szczepienia nie tylko dzieci, ale także dorosłych i seniorów – przeciw pneumokokom, RSV, krztuścowi, grypie i COVID-19.
– Edukacja jest kluczowa. Wielu pacjentów nie wie, iż półpasiec może być groźny i iż istnieje skuteczna profilaktyka. Informacja o szczepieniach dostępnych także w aptekach może zwiększyć ochronę zdrowia społeczeństwa – podkreśla prof. Zajkowska.
Newseria
opr./TL/