W sierpniu 2024 r. WHO po raz drugi uznała wirusa mpox (dawniej małpiej ospy) za zagrożenie o znaczeniu międzynarodowym. Warto wyjaśnić powody tej decyzji i wynikające z niej potrzeby.
Artykuł dr. hab. Piotra Rzymskiego z Zakładu Medycyny Środowiskowej Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu z numeru 10/2024 Biuletynu Informacyjnego Wielkopolskiej Izby Lekarskiej.
Mpox to wirusowe zakażenie odzwierzęce, wywołane przez otoczkowego dwuniciowego wirusa DNA należącego do rodziny pokswirusów. Wcześniejsza jego nazwa, małpiej ospy (ang. monkeypox), wynikała z faktu, iż pierwszy raz został wykryty w 1958 r. u chorej małpy laboratoryjnej w duńskiej placówce naukowej. Do tej samej rodziny należy m.in. wirus ospy prawdziwej, który dzięki masowej akcji szczepień został ponad 40 lat temu eradykowany. U ludzi mpox został pierwszy raz stwierdzony w 1970 r. u 9-miesięcznego niemowlęcia w Demokratycznej Republice Konga, a następnie pośród kolejnych 5 dzieci. Wszystkie nie były zaszczepione przeciw ospie prawdziwej. Tak się składa, iż wykorzystywany w tym szczepieniu wirus krowianki, podobnie jak wirus ospy prawdziwej, należą do tej samej rodziny pokswirusów. W związku z tym otrzymanie szczepienia przeciw ospie prawdziwej chroni też przed wirusem mpox.
Przez dekady wirus mpox nie był powodem do zmartwień poza obszarem Afryki Środkowej i Zachodniej, gdzie występował endemicznie. Rosnąca globalizacja, rozwój turystyki i podróży międzynarodowych oraz odstępowanie od szczepień przeciw ospie prawdziwej z uwagi na brak występowania patogenu, stworzył warunki dogodne dla wirusa mpox, by wydostać się poza kontynent afrykański. Stało się to w 2022 r. i w rezultacie w lipcu tamtego roku WHO uznała mpox za zagrożenia o międzynarodowym znaczeniu. W 2022-2023 r. przypadki zachorowań notowano w ponad 100 krajach. Najwięcej wykrywano ich w obu Amerykach oraz w Europie, na obszarze której śmiertelność z powodu choroby nie przekraczała 0,1 proc. W Polsce również notowano zachorowania (najwięcej w 2022 r. – 213 przypadków), ale żadne z nich nie zakończyło się zgonem. W maju 2023 r. sytuacja wydawała się na tyle opanowana, iż stan zagrożenia odwołano.
Nowy klad 1b
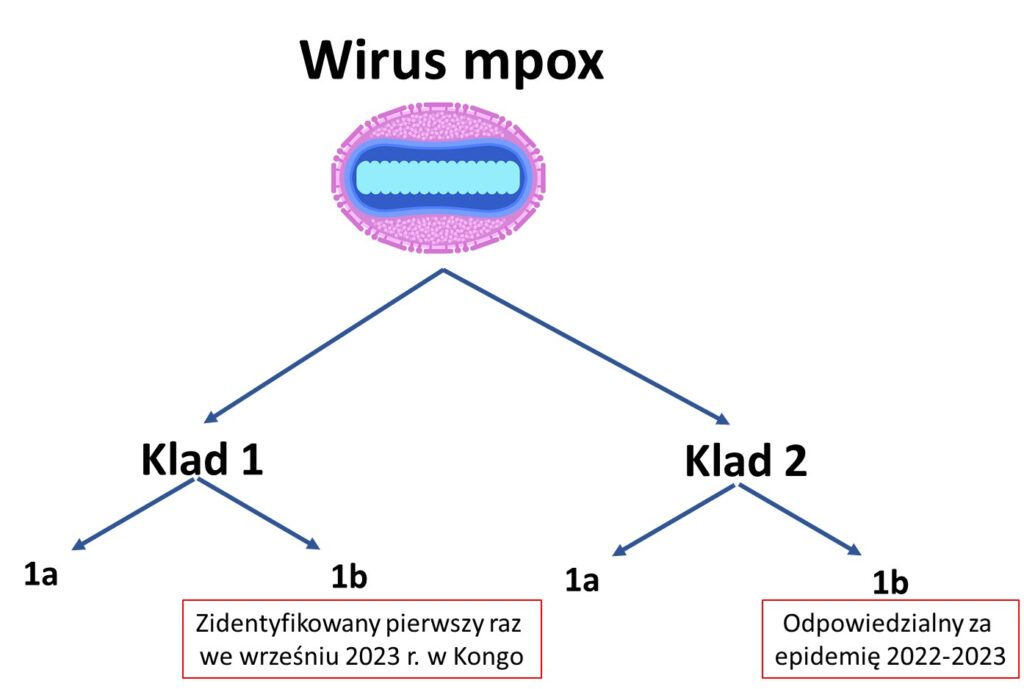
Skąd zatem decyzja z sierpnia br. by ponownie go przywrócić? Wpierw trzeba wyjaśnić, iż znane są dwa główne klady wirusa mpox: 1 i 2, z których każdy dzieli się jeszcze na dwie linie: a i b. Epidemia w latach 2022-2023 r. wywołana była głównie zakażeniami kladem 2b. Obecna sytuacja jest natomiast związana z rozprzestrzenianiem kladu 1b, który pierwszy raz stwierdzono we wrześniu 2023 r. w Demokratycznej Republice Konga. Rok temu spowodował on zgon 3 proc. zakażonych w tym kraju. Klad 1b wydaje się bardziej transmisyjny i istotny klinicznie. Dotychczas w 2024 r. liczba zachorowań (potwierdzonych i podejrzewanych) na mpox wywołanym zarówno przez klad 1a i 1b w Kongo przekroczyła już 21 tys. – śmiertelność wynosiła ok. 3%. Zdecydowana większość infekcji dotyczyła osób młodych w wieku <15 lat (66% przypadków, 82% zgonów) i mężczyzn (73% przypadków). W międzyczasie przypadki mpox zaczęto stwierdzono również w innych krajach afrykańskich: W Ugandzie, Kenii i Liberii.
Zwalczać w epicentrum, chronić przed introdukcją poza nim
W związku z tym w sierpniu Afrykańskie Centrum Kontroli Chorób ogłosiła mpox zagrożeniem dla zdrowia publicznego o znaczeniu kontynentalnym. Chwilę później WHO uznała epidemię wywołaną kładem 1b za zagrożenie o zasięgu międzynarodowym. Decyzja ta ma na celu wsparcie działań przeciwdziałających szerzeniu się mpox w Afryce i minimalizowanie ryzyka ukonstytuowania się jego endemicznej transmisji na innych obszarach. Innymi słowy, jest to środek zaradczy, który ma zapobiegać powtórzeniu się sytuacji z 2022 r. w tej chwili sytuację w Afryce ułatwia niedostatek szczepionek – szacuje się, iż do zapanowania nad mpox potrzebne jest ich 2 mln dawek. By wspierać zwalczanie problemu w jego epicentrum, Urząd ds. Gotowości i Reagowania na Stany Zagrożenia Zdrowia działający w ramach Komisji Europejskiej zadeklarował w sierpniu 2024 r. przekazanie ponad 215 tys. dawek szczepionki do państw afrykańskich.
W momencie oddawania tego tekstu do druku (połowa września 2024 r.) pojedyncze zachorowania na mpox wywołane kładem 1b poza Afryką stwierdzono jedynie w Szwecji i Tajlandii. W obu krajach były to przypadki zawleczone od turystów, a chorzy zostali poddani izolacji i leczeniu. Na chwilę obecną nie ma więc mowy o ryzyku dla ogółu populacji i wewnętrznym szerzeniu się tej odmiany wirusa poza afrykańskim obszarem. Jego wielokrotna introdukcja do Europy mogła by jednak doprowadzić do endemicznej transmisji. Taką możliwość zakłada również Europejskie Centrum ds. Zapobiegania i Kontroli Chorób, określając jednak obecne ryzyko epidemiologiczne jako niskie.
By utrzymać ten stan rzeczy ważne jest szybkie wykrywanie zawleczonych przypadków i ich leczenie, a także profilaktyka. Stąd warto przypomnieć objawy jakie daje mpox, kto jest w grupie ryzyka i w jaki sposób się chronić.
Objawy mpox
Zakażenie wirusem mpox objawia się wysypką skórną, która początkowo ma charakter plam, przekształcających się w wypełnione płynem pęcherze, a następnie strupy. zwykle występuje ona na twarzy, stopach, dłoniach, okolicach narządów płciowych lub odbytu. Poza tym w przebiegu często występuje gorączka, dreszcze, ból głowy, mięśni i pleców, obrzęk węzłów chłonnych. Objawy realizowane są na ogół 2-4 tygodnie. U niektórych pacjentów może dojść do komplikacji, np. wtórnych infekcji skórnych, zapalenia płuc lub gałek ocznych.
Grupy ryzyka mpox
Zdecydowana większość zachorowań na mpox dotyczy mężczyzn utrzymujących kontakty seksualne z innymi mężczyznami. Jednal do zakażenia dojść może także w wyniku kontaktu heteroseksualnego. Bardziej podatne na chorobę są osoby w stanie immunosupresji. Należy podkreślić, iż zakazić wirusem i zachorować na mpox może potencjalnie każdy kto ma bliski kontakt z osobą zakażoną, a także jego odzieżą, pościelą, ręcznikami i używanymi przedmiotami. Obejmuje to więc zarówno osoby opiekujące, jak i profesjonalistów leczących chorych.
Profilaktyka mpox
Ochronę przed zakażeniem i cięższą postacią choroby uzyskać można poprzez szczepienie przeciw ospie prawdziwej – w tej chwili brak bowiem szczepionki skrojonej specyficznie pod mpox. Otrzymanie takiego szczepienia zalecane jest przede wszystkim:
– personelowi medycznemu opiekującemu się osobami chorymi na mpox,
– personelowi laboratoriów narażonych na kontakt z wirusem,
– podróżującym w rejony endemiczne.
Do działań ochronnych należy również unikanie niezabezpieczonego kontaktu z osobami zakażonymi i przestrzeganie zasad higieny, w szczególności regularne mycie rąk ciepłą wodą z mydłem. Używanie prezerwatyw podczas kontaktów seksualnych nie jest skuteczną metodą profilaktyczną, ale może ograniczyć występowanie zmian skórnych w okolicach genitaliów i odbytu.
Podsumowując, odpowiednia świadomość zagrożenia, szybkie rozpoznawanie i leczenie chorych oraz podejmowanie działań profilaktycznych dają szansę na stłumienie nowej odmiany wirusa mpox. Dokładnie taki jest sens ponownego ogłoszenia stanu zagrożenia dla zdrowia publicznego przez WHO.
Piotr Rzymski
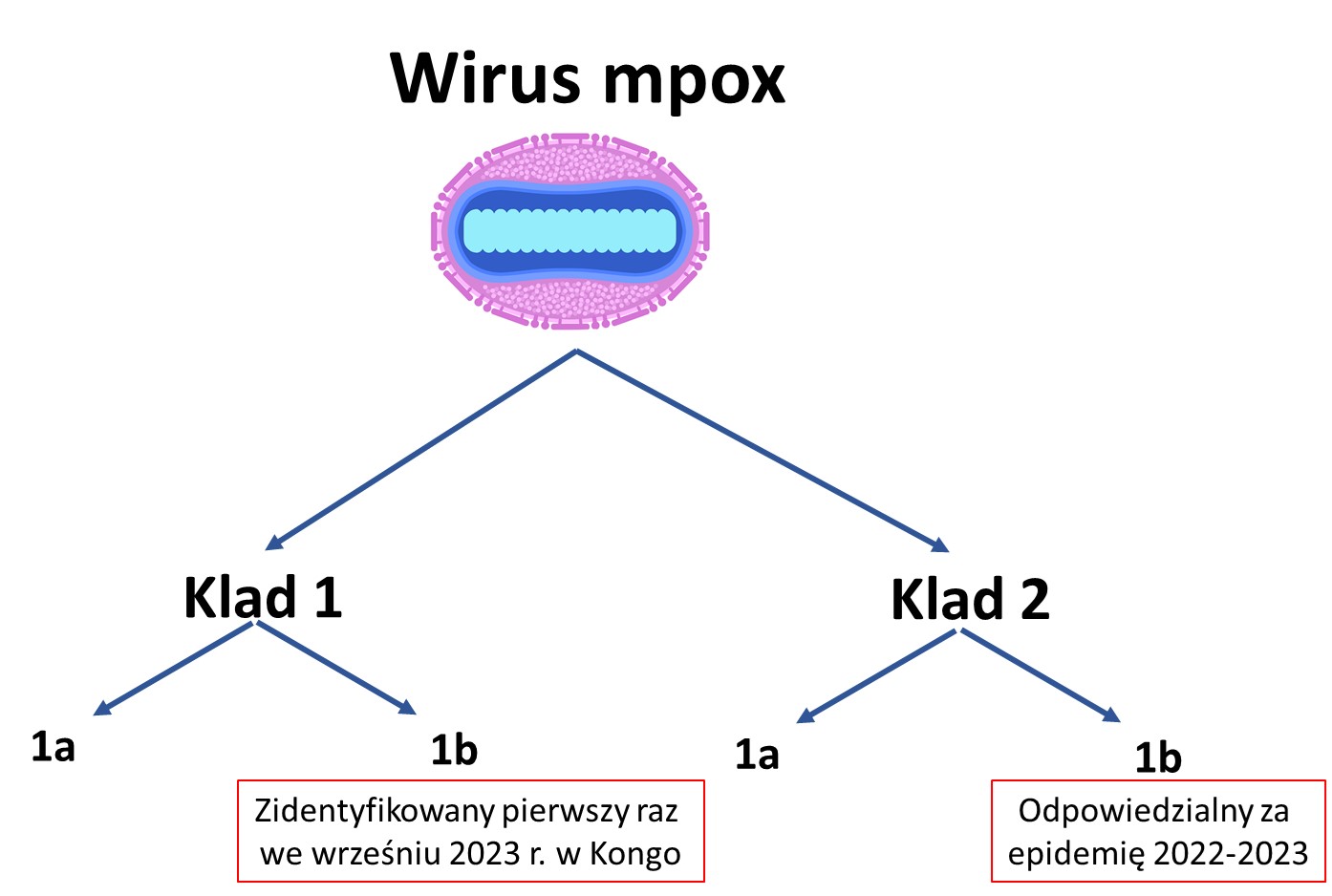
Znane linie rozwojowe wirusa mpox. Obecny stan zagrożenia dla zdrowia publicznego o międzynarodowym znaczeniu został ogłoszony przez WHO z powodu identyfikacji i rozprzestrzeniania się kladu 1b.